「緩和ケア」と聞くと、今でも「終末期である」「治療をあきらめる」という誤解があるかもしれませんが、決してそうではありません。
緩和ケアは、生命を脅かす疾患による問題に直面している患者とその家族に対して、痛みやその他の身体的問題、心理社会的問題、スピリチュアルな問題を早期に発見し、的確なアセスメントと対処を行うことによって、 苦しみを予防し、和らげることで、QOLを改善するアプローチである、と定義されています。
終末期における薬物使用だけでなく、可能な範囲で希望に合わせて治療を継続しながら症状の緩和やQOLの維持と向上に努め、またケアや療養を含めた今後の方針を話し合っていくことも、「緩和ケア」の重要な要素です。なるべく苦しさを和らげて、最期まで自分らしく生ききるためのものです。
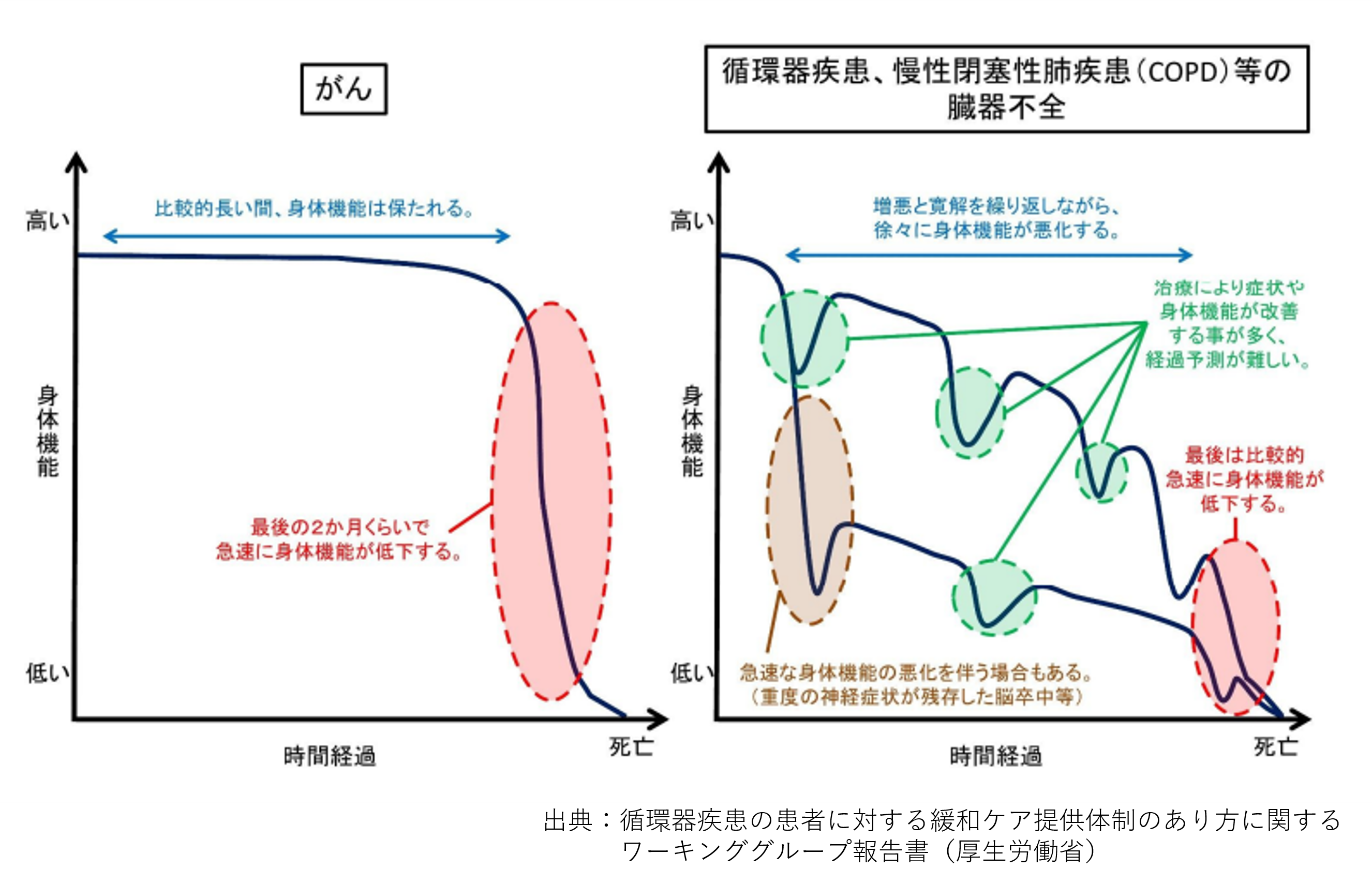
心不全や脳卒中などの患者さんは、たくさんの苦痛症状を有していて、がんと同様に「緩和ケア」を必要としていると言われていますが、特に日本ではがん領域を中心に緩和ケアが発展したため、がんでは無い疾患に対して十分な緩和ケアがなされていませんでした。
また、循環器疾患はがんと異なり、経過を予測することが難しく、症状が急激に悪化することがあり、本人が治療に関して意思決定できなくなることもあります。そのため、初期から治療方針を相談しておくことは重要です。
心不全では、息苦しさやむくみ、全身倦怠(けんたい)感、痛みなどの症状が現れます。 肝臓の障害や消化器のむくみにより、嘔吐や食欲不振の症状が現れます。水分を減らすために利尿薬を使用すると、水分量が減りすぎて便秘になることもあります。
また、不安、不眠、せん妄、うつといった精神的症状も見られます。うつは、病気への不安や悩み、家族への心配などが原因で現れます。
緩和ケアでは、このようなさまざまな症状を「緩和」するようにつとめます。
心不全患者に対する緩和ケアは、多職種チームによる傾聴や環境調整、食事調整、身体活動の調整などの包括的アプローチのほか、モルヒネなどの薬剤使用も含まれます。
心不全は良くなったり悪くなったりを繰り返すため、あとどれくらい生きられるかの予測が困難です。あらかじめ今後の事を話し合うプロセスであるACP(アドバンス・ケア・プランニング)が重要と言われています。
循環器疾患の患者に対する緩和ケア提供体制のあり方に関するワーキンググループ報告書について(厚生労働省)
高齢心不全患者の治療に関するステートメント(日本心不全学会ガイドライン委員会)
ACPとは、将来あなた自身が病気になったり介護が必要になったりしたときに備え、これまでに大切にしてきたことや、これから誰とどのように過ごしたいか、希望する医療や介護のことなどについて、家族や大切な人、医療・介護関係者とともにあらかじめ考え、話し合うプロセスのこと を言います。
循環器疾患は、症状が急激に悪化することもあり、予測が難しい疾患です。あらかじめ、自分の大切にしていることは何か考え、具体的な治療やケアについて、家族や大切な人、主治医や看護師、介護関係者に相談しましょう。
ACP普及啓発小冊子「わたしの思い手帳」(東京都保健医療局)
<監修>
迫村 泰成(牛込台さこむら内科院長)